La fase 3 del Conoravirus sembra cominciata con grandi speranze. I reparti di terapia intensiva, dove sono stati curate migliaia di persone, si stanno svuotando, a Bergamo, a Brescia, a Milano. Purtroppo ci sono ancora decessi. Ma pochi, fortunatamente, rispetto alle migliaia di vittime di questo virus micidiale e silenzioso. In questi tre mesi i medici hanno tentato di tutto per salvare le vite dei pazienti. Eparina, antivirali, antinfiammatori, farmaci usati per malattie autoimmuni come l’artrite reumatoide o il Lupus: sono stati usati, anche in combinazione tra di loro, diversi tipi di farmaci e sono stati messi a punto diversi protocolli terapeutici che, seppure sperimentali, in molti casi hanno funzionato e restituito i pazienti ai loro cari. Ora la sfida, in attesa del vaccino, è individuare la cura più efficace e con meno effetti collaterali.
Ogni ospedale, durante l’emergenza, ha messo a punto una terapia. L’Istituto Mario Negri, di cui è direttore il professore bergamasco Giuseppe Remuzzi, ha così sintetizzato le terapie sperimentate in una trentina di studi. «Sono terapie che hanno lo scopo di bloccare la replicazione del virus e di ridurre la durata e la gravità della malattia. Al momento i farmaci sperimentati e usati nei pazienti sono medicinali già impiegati nella lotta all’HIV, contro l’ebola, contro la malaria e per malattie come l’artrite reumatoide, contro i parassiti, contro la gotta, contro il tromboembolismo venoso».
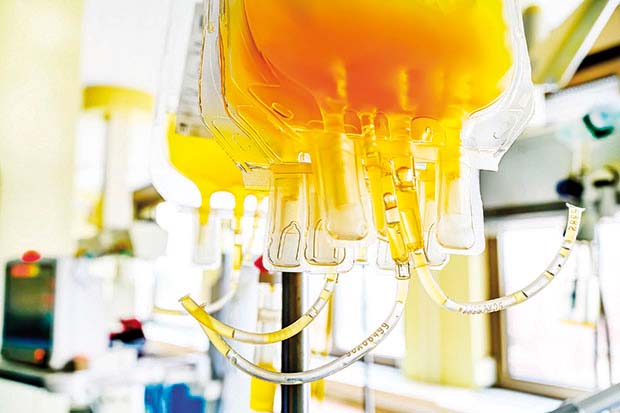
Tanti tentativi qualcuno con un certo successo. Ma gli studi in tutto il mondo proseguono, ce ne sono almeno mille. Tra questi quelli che stanno dando ottimi risultati sono due che vedono Bergamo in prima linea: la plasmaferesi e l’infusione di anticorpi. La prima è un prelievo di sangue da un soggetto in cui la componente liquida viene separata dai globuli rossi, quelli bianchi e le piastrine attraverso la centrifugazione. «E’ una tecnica che viene da lontano» dice il professor Remuzzi. «È stata già utilizzata con l’epidemia di spagnola, con la sars, l’ebola, per la poliomelite, il morbillo e la parotite».
“La tecnica di estrazione degli anticorpi è invece nuova rispetto alla plasmaferesi” spiega il dottor Pietro Ruggementi, primario di Nefrologia del Papa Giovanni, autore con il suo staff della ricerca in collaborazione con l’Istituto Mario Negri. “L’isolamento degli anticorpi è stato sviluppato e impiegato per la cura di una rara malattia del rene, la nefropatia membranosa in cui gli anticorpi attaccano l’organo. Grazie a una sofisticata apparecchiatura gli anticorpi dannosi vengono estratti dal sangue del paziente ed eliminati. Nel caso del coronavirus la macchina è stata convertita per prelevare dai soggetti guariti dal Covid questi anticorpi che poi vengono reinfusi nei pazienti in gravi condizioni. La procedura dura circa due ore ed è indolore per il donatore. Il sangue viene prelevato con una cannula, gli anticorpi vengono filtrati dalla macchina che poi restituisce al donatore il sangue privato dagli anticorpi”. Dopo l’estrazione, la sacca viene portata al Centro trasfusionale del Papa Giovanni per i test necessari a garantire che non vi sia presenza di altri virus come l’epatite, poi viene congelata a 80 gradi sotto zero in attesa di avere un paziente con lo stesso gruppo sanguigno. In pratica si tratta di filtrare il plasma delle persone che hanno sconfitto la malattia e sono in convalescenza ottenendo così un concentrato di anticorpi da infondere ai malati ancora in lotta con il nuovo virus. I risultati sembrano soddisfacenti ma gli stessi scienziati sottolineano che si tratta di studi anche se finora hanno contribuito a salvare pazienti che forse avrebbero incrementato il numero delle migliaia di vittime del Coronavirus. Tutti gli esperti però concordano che il virus potrà essere debellato solo quando sarà trovato il vaccino. Qualcuno dice a fine anno, altri nel 2021, ma intanto le Case farmaceutiche, le Università, i Centri di ricerca in tutto il mondo si stanno prodigando per trovare gli antidoti a questo flagello che ha sconvolto l’umanità.
Per il momento ci sono solo due possibilità per sapere se si è stati contagiati: i test sierologici e i tamponi. Tutti devono continuare nel massimo rispetto delle norme igieniche, come l’uso delle mascherine, il lavaggio frequente delle mani e la distanza di sicurezza di almeno un metro tra le persone.
Da malattia respiratoria a sistemica
La malattia provocata dal nuovo Coronavirus, COVID-19 (dove «CO» sta per corona, «VI» per virus, «D» per disease e «19» indica l’anno in cui si è manifestata), è ormai riconosciuta come un’infezione sistemica, che cioè riguarda tutto l’organismo e non solamente l’apparato respiratorio come inizialmente si era pensato. Fin dall’inizio i sintomi più frequenti, sui quali ci si è concentrati, sono stati febbre, stanchezza e tosse secca, e in seconda battuta indolenzimento e dolori muscolari, congestione nasale, naso che cola, mal di gola. Successivamente si è visto che alcune persone ne sviluppavano anche altri, dalla congiuntivite alla diarrea, all’anosmia/iposmia (perdita /diminuzione dell’olfatto). Dopo ancora, sono emersi anche legami tra sintomi dermatologici (come eczemi) e Covid e soprattutto tra problemi cardiovascolari e Covid. È diventato così sempre più evidente che il COVID-19 fosse ben più complesso, nei suoi meccanismi di azione, rispetto a quanto sembrava inizialmente. Secondo gli esperti, quindi, la malattia ha due fasi, la prima virale e la seconda infiammatoria. «Il virus inizialmente si localizza nell’epitelio respiratorio nelle vie aeree superiori, dove avviene il contagio ed avvia la sua replicazione. Da qui i sintomi che conosciamo tutti quali raffreddore, associato o meno a congiuntivite, difficoltà nel riconoscere gli odori (anosmia), febbre» spiega il dottor Andrea D’Alessio, responsabile dell’Unità di medicina interna e oncologica del Policlinico San Marco, dove è stato realizzato uno studio relativo all’utilizzo del Ruxolitinib, farmaco con effetti antinfiammatori legati all’inibizione del rilascio di citochine approvato a inizio aprile dall’Agenzia del farmaco. «Il virus poi colonizza l’epitelio respiratorio discendendo e raggiunge i polmoni. Questo avviene in misura variabile nella maggioranza dei soggetti. Inizia così la tosse e la mancanza di fiato, definita come dispnea. Se tutto si esaurisse con la fase virale, guariremmo più o meno tutti, come avviene per altre forme influenzali. Per una maggioranza di soggetti in effetti l’infezione si esaurisce qui. Alcuni però hanno una reazione immunitaria abnorme, non regolata, come avviene nelle malattie autoimmuni. Il sistema immunitario produce una quantità enorme di mediatori infiammatori, chiamati citochine. Questa sindrome da rilascio di citochine una volta innescata si automantiene e determina danni in numerosi organi. Il danno vascolare non è presente solo nei polmoni ma si diffonde al rene, al cuore, al fegato, all’intestino e al cervello, determinando quella sindrome sistemica multiorganica che può condurre a morte i pazienti».
COME DONARE
La donazione di plasma viene effettuata, previa attenta valutazione clinica e laboratoristica di idoneità alla donazione, con una procedura di plasmaferesi, che dura circa 40 minuti. Chi vuole dare il proprio prezioso contributo a questo progetto ed ha le caratteristiche richieste (età 18-67, un tampone positivo e due tamponi negativi), può fare richiesta via email all’indirizzo:
simt.qualita@asst-pg23.it.
a cura di Lucio Buonanno