Dal mondo scientifico arrivano segnali tranquillizzanti: secondo le ultime ricerche, gli ultracinquantenni possono tirare un sospiro di sollievo. L’andropausa non deve essere vissuta come un evento irreversibile.Se il desiderio sessuale è calato, può essere risvegliato e la stanchezza, qualche chilo in più sul girovita e la riduzione progressiva della funzionalità dei testicoli non devono spaventare.
E non è tutto: qualcuno mette in dubbio persino che esista, l’andropausa. Del resto, anche tra gli andrologi, esistono due scuole di pensiero. Certo con l’avanzare dell’età sia gli uomini sia le donne manifestano dei sintomi che possono essere ricondotti a una ridotta produzione di ormoni sessuali. Mentre nella donna, però, i cambiamenti avvengono in maniera brusca, il climaterio maschile è molto più graduale. È corretto, allora, considerare l’andropausa come una sindrome corrispondente per gli uomini alla menopausa femminile? Forse no. Innanzitutto perché nella donna si interrompe definitivamente la funzione riproduttiva e cala quasi del tutto la produzione degli estrogeni. Nell’uomo, invece, il calo della produzione di testosterone non solo è decisamente graduale ma non si interromperebbe mai del tutto. Inoltre, la sindrome non interesserebbe tutti gli uomini in ugual misura. L’andropausa, quindi, sarebbe diversa per ogni individuo per cui anche l’intensità dei disturbi varierebbe da caso a caso. Aldilà delle varie tesi, ci sono però dei punti fermi. Le statistiche e gli studi clinici lo confermano: anche i maschi di età compresa tra i 50 e i 65 anni di età sono soggetti a una serie di cambiamenti del corpo alcuni dei quali riguardano proprio gli organi sessuali maschili. Ad esempio la prostata (la ghiandola dell’apparato genitale maschile che secerne il liquido prostatico) si ingrossa, possono comparire anche disturbi urinari e sessuali, con difficoltà dell’erezione e calo della libido. I dubbi sulla patologia dipendono quindi, più che altro, dal fatto che la sintomatologia non compare per tutti nello stesso periodo e in più, spesso, si manifesta con sintomi in molti casi evidenti, in altri non chiaramente riconoscibili. Si può semplificare dicendo che, quando una persona ultracinquantenne, sessualmente attiva e valida, improvvisamente non riesce più, o ha delle difficoltà a fare sesso, inequivocabilmente è entrata in andropausa.
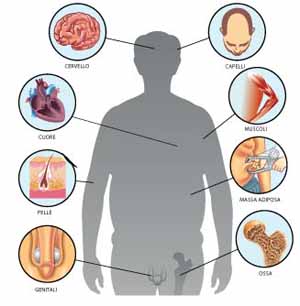
I sintomi, dal calo muscolare alle disfunzioni sessuali
Dopo i cinquant’anni le piccole arterie dei testicoli diventano più rigide per cui si riduce la portata di ossigeno al tessuto e il testicolo si impoverisce di cellule. Tutto ciò produce una ridotta secrezione di testosterone. Questo può determinare diversi sintomi che interessano più organi.
Pelle. Diventa più sottile, fragile e secca, iniziano a comparire le prime rughe.
Muscoli. Si ha un calo dei muscoli mentre aumenta la massa adiposa (soprattutto sull’addome).
Cuore. Secondo recenti studi in seguito al calo del testosterone aumenterebbe il rischio di malattie cardiache, in particolare infarto.
Organi sessuali. L’attività sessuale viene alterata per cui si possono verificare disfunzioni erettili, del piacere e dell’eiaculazione. I testicoli si riducono in volume e consistenza, si registra una minore funzionalità della prostata.
Cervello. Si manifesta una tendenza alla depressione e all’insonnia, riduzione o scomparsa della libido, difficoltà di concentrazione e disturbi della memoria, irritabilità, mancanza di motivazione.
Attenzione a fumo, alcol e sovrappeso
Gli esperti sono concordi per lo meno per quanto riguarda il fatto che lo stile di vita può influenzare e non poco la comparsa dell’andropausa. Ci sono infatti molti fattori che possono alterare l’equilibrio ormonale. Per questo è necessario seguire uno stile di vita sano e adottare alcune semplici regole:
• eliminare il fumo;
• limitare l’uso di alcolici;
• tenere in allenamento il corpo con una costante attività fisica;
• controllare il peso seguendo una dieta equilibrata povera di grassi;
• limitare le situazioni che causano stress;
• non farsi influenzare, a livello sessuale, dagli inevitabili cambiamenti fisiologici che possono, ad esempio, rallentare l’erezione o alterare l’eiaculazione.
La cura: ormoni, farmaci vasoattivi, integratori naturali
In genere, per contrastare il deficit ormonale, così come si fa per la menopausa, il medico prescrive la terapia sostitutiva del testosterone. In pratica si introduce nell’organismo una certa quantità di testosterone così da raggiungere le concentrazioni normali. Non esistono però studi scientifici che dimostrino l’effettiva utilità dei supplementi ormonali. La maggior parte infatti è stata condotta su uomini giovani che manifestavano dei deficit precoci di testosterone. Tuttavia si è riscontrato che il 20% circa degli uomini con disfunzione erettile presenta un’alterazione dei livelli di testosterone. Questo ormone, però, agisce principalmente sulla libido per cui è possibile che, grazie al trattamento, si abbia un aumento del desiderio sessuale ma continui a persistere la disfunzione erettile. In questi casi, normalmente, si ricorre alla somministrazione di farmaci vasoattivi che favoriscono l'ottenimento di un’erezione non meccanica ma legata agli stimoli sessuali. Uno dei più importanti è l’ossido nitrico che favorisce il rilassamento della muscolatura liscia e quindi l’afflusso del sangue e l’erezione. Ormai la ricerca ha portato allo sviluppo anche di nuovi farmaci erettogeni: non solo compresse per via orale, ma anche gel per via topica uretrale e farmaci iniettivi. Ci sono inoltre integratori naturali, sostanze derivate da piante medicinali, come il ginseng o il guaranà, che possono rinvigorire l’organismo. Non essendo farmaci, però, questi integratori hanno un’efficacia ridotta e soprattutto non specifica, anche se il ginseng sembrerebbe agire in qualche modo come un regolatore ormonale (non a caso in Asia viene usato da secoli per contrastare l’invecchiamento precoce e come rinvigorente). Per dare gli effetti desiderati, però, si deve assumere per molti mesi, con costanza.
Pro e i contro della terapia ormonale sostitutiva
La terapia ormonale sostitutiva femminile risulta ben affermata scientificamente mentre non si può dire altrettanto per quella maschile. Per questo è importante, prima di scegliere di curarsi con il testosterone, valutare i pro e i contro.
PRO
Pare che un buon livello di testosterone nell’uomo produca gli stessi effetti positivi, sia a livello fisico che psicologico, che inducono gli estrogeni nella donna. In particolare:
• si blocca il processo di indebolimento delle ossa;
• viene favorita la tonicità dei muscoli;
• a livello psicologico si scongiura la depressione perché il testosterone induce la produzione di alcune sostanze “del benessere”;
• aumentano il desiderio e la potenza sessuale in quanto con la diminuzione del testosterone cala anche l’afflusso di sangue nella zona genitale.
CONTRO
• Cresce il rischio di tumore alla prostata (anche se non tutti gli esperti concordano con questa tesi).
• Aumenta anche il rischio che si formino trombi che, ostruendo i vasi sanguigni, possono causare trombosi, ictus e infarti.
• Anche l’incidenza di tumori al fegato e alle mammelle sarebbe superiore.
a cura del DOTT. OSCAR FENICE
Specialista in Urologia e Andrologia
- POLICLINICO SAN PIETRO E STUDIO MEDICO COLONNA FENICE DI CURNO -